───iPS細胞を使って肝臓組織をつくる研究を進めているのはなぜですか。
日本での臓器移植は、脳死した人(ドナー)から臓器をいただき、患者さんに移植するものが大半を占めていますが、ドナーの数が決定的に足りません。重い肝臓病で生命が危ない患者さんを救うためには、ドナーに頼らない方法を開発するしかないと考えたのです。
そこで、マウスのES細胞から肝細胞をつくる再生医療の研究を始めていました。結論からいうとそれは難しく、ES細胞の研究はやめることにしました。
しかし京都大学の山中伸弥教授がiPS細胞の開発に成功したことで、新たに研究の突破口が見えてきたのです。iPS細胞は分化性が高く、増殖能力もきわめて高いので、これなら臓器をつくることができるかもしれないとチャレンジすることにしました。
───具体的にどのように研究を進めたのですか。
手順としてはES細胞から肝臓組織を作る方法と同じで、ヒトのiPS細胞に、肝細胞へと分化誘導させるためのサイトカインなどの因子をふりかけ、段階的に肝臓をつくっていきます。ところが、ヒトの胎児の肝臓形成でいうと、肝臓ができるときは平面構造からモコモコと三次元の立体構造に変わっていくのですが、そのモコモコができなかった。立体構造をつくるために何が足りないのだろうと考えて、これまでの発想ではダメだと気付きました。
───ブレイクスルーとなった発想とはどんなものなのですか?
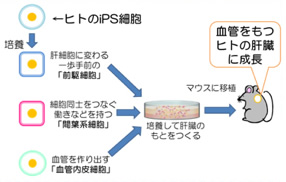
通常、iPS細胞から臓器をつくるには、iPS細胞から目的の組織の細胞をつくり、その細胞から臓器をつくっていくという段階を踏みます。たとえば、肝臓の細胞をつくるために、その細胞づくりを邪魔する血管細胞や細胞と細胞を接着させる役割を持った間葉系細胞は排除してきたのです。
しかし、私たちの目的は肝細胞をつくることではなく、肝臓組織をつくりたいのですから、パーツである細胞をくっつければ臓器ができるという発想法を捨てることにしました。
肝臓に限らず、臓器はただの細胞の集まりではありません。細胞間の足場がつくられ、血管が走り、細胞同士がお互いに連絡をとって形成されています。であれば、血管のもとになる細胞や間葉系細胞を邪魔者扱いにするのではなく、iPS細胞から肝細胞になる一歩手前の前駆細胞とともに、血管内皮細胞、間葉系細胞を一緒に培養皿に入れることで、これらの相互作用によって、私たちのからだの中で臓器へと形作られていくプロセスと類似の環境が培養皿でも再現できると考えました。実際にやってみると、培養48時間程度で、これまでできなかった立体構造がモコモコできてきたんです!
───そのモコモコした「肝臓のもと」を移植するわけですね?
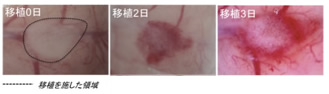
はい。この立体的な肝臓の原基というべきものを免疫不全マウスに移植したところ、48時間で組織に血液が流入し、直径5㎜の肝臓に成長しました。そしてこの肝臓は、ヒトに特有のたんぱく質をつくり、薬物を分解するなど、肝臓の持っているさまざまな働きをしていることが確認できたのです。
すべての臓器が同じ方法でできるとは思いませんが、この方法を使えば、肝臓だけでなく膵臓、腎臓、心臓など内胚葉系の臓器はつくれる可能性があると思っています。
───これからヒトへの臨床試験を始めるためには何が必要なのですか。
iPS細胞から肝臓を大量に、しかも安定的に培養生産する技術が必要ですが、これがなかなか難しい。そのためには、医薬品の製造管理、品質管理基準であるGMPに準拠した高度な自動培養生産技術が必要で、研究室や医療機関だけでなく医療機器メーカーの協力も重要になってきます。どういう技術が必要かはわかっているのですが、こうした技術を確立し、臨床試験にたどりつくまでには数年はかかるのではないかと思っています。
───最後に中高校生にメッセージをお願いします。

▲ ラボ風景
一言でいえば、「持続する意思を持て」というところでしょうか。
私のことでいえば、横浜市立大学でのポストが決まったとき、まだ臓器の細胞すらできていなかったにもかかわらず、「臓器再生医学」という看板を掲げようとしました。「細胞もできていないのに、何が臓器再生だ」と猛反対されたのですが、以来11年間、この看板を掲げ続けてきました。それがいま、文部科学省でも「臓器再生」が普通に使われるようになっています。自分の信じたことをやり遂げる強くて持続的な意思を持ってほしいですね。
(2013年10月30日取材)
